L'amélioration du système de santé
- Accueil
- L'amélioration du système de santé
Durant l’année 2022, la CPAM de la Vienne s’est fortement engagée dans l’accompagnement du virage numérique et sur la coordination de l’offre de soins dans le département auprès des professionnels de santé. Par ailleurs, elle veille par ses actions à la bonne utilisation du système de soins dans le but d’une meilleure prise en charge des patients au juste coût.

Prévu par la loi relative à l’organisation et à la transformation de notre système de santé en juillet 2019, « Mon espace santé » vise à redonner la main aux usagers afin qu’ils puissent gérer leurs données de santé tout au long de la vie, en toute sécurité.
Pour que Mon espace santé joue un rôle clé dans le parcours de soin, il est essentiel qu’il soit alimenté massivement et systématiquement par les professionnels de santé.
Le mécanisme d’opt-out mis en œuvre au premier semestre 2022 dans le cadre de la généralisation du service, (ouverture de Mon Espace Santé sauf opposition de l’usager), est un des leviers forts de déploiement de Mon Espace Santé.
La campagne de notification sur la Vienne s’est déroulée fin juillet 2022.
A l’issue de celle-ci un accompagnement des acteurs a été initié en 2021 dans le cadre du programme Ségur du Numérique. A l’issue de celle-ci un accompagnement des acteurs a été initié en 2021 dans le cadre du programme Ségur du Numérique.
Ce dernier combine :
- Le financement à l’équipement, versé directement aux éditeurs avec l’approche déclinée pour les différents types de logiciels métier : médecine de ville, hôpital, biologie, ... Et le programme spécifique pour le secteur médico-social (ESMS numérique) ;
- Le financement à l’usage (DMP, messagerie sécurisée des professionnels de santé, messagerie sécurisée citoyenne...) avec le programme SUN-ES pour l’hôpital et les négociations conventionnelles pour les médecins libéraux.
Les Délégués d’Assurance Maladie et les Délégués du Numérique en Santé de la CPAM de la Vienne ont été mobilisés sur l’accompagnement des professionnels de santé libéraux tant sur l’aspect équipement que sur la promotion des usages.
Ainsi, 98 % des médecins généralistes ont bénéficié d’une visite, ce qui a permis d’atteindre un taux d’équipement en logiciels e-prescription de 31 % des médecins généralistes fin 2022.
Les pharmaciens, les radiologues et les biologistes ont également été accompagnés.
L’ensemble des établissements sanitaires a bénéficié de la collaboration étroite du GIP ESEA1 et de la cellule numérique en santé. Ainsi, la totalité des établissements sanitaires de la Vienne a adhéré à une fenêtre du programme SUN ES.
De plus, le CHU et le SRR colline ensoleillée ont été suivis par le GIP ESEA et la cellule numérique en santé dans le cadre d’une expérimentation auprès des établissements sanitaires. Ainsi, ces deux établissements pilotes ont travaillé sur les cas d’usages de la messagerie sécurisée de santé citoyenne : le CHU pour le Suivi des thérapies orales des patients d’oncologie hématologique et le SRR Colline Ensoleillée pour la transmission d’un document de prévention des chutes à destination des patients âgés de plus de 65 ans retournant à domicile.
Fin 2022, grâce à la dynamique portée par les établissements sanitaires et les laboratoires de biologie de BIO 86, près de 160 000 DMP étaient alimentés (4 fois plus de DMP alimentés sur 2022).
L’enjeu pour les 2 prochaines années est l’accompagnement aux usages par les auxiliaires médicaux, les chirurgiens-dentistes et les sages-femmes.
1 GIP ESEA : groupement d’intérêt public E-Santé en action
Explorer le sujet
Cliquez sur les faits marquants pour les déployer
-

Les Centres de Santé
De nouvelles dispositions règlementaires issues de la Loi de Financement de la Sécurité Sociale pour 2022 ont fait évoluer les modalités de conventionnement des Centres de Santé en rendant obligatoire le conventionnement explicite à l’Accord National destiné à organiser les rapports entre les Centres de Santé et les Caisses d’Assurance Maladie.
Ainsi, les Centres de Santé qui n’ont pas adhéré à l’Accord National disposent d’un délai de six mois pour se faire connaître à La Caisse Primaire d’Assurance Maladie et y adhérer.
Suite à cette disposition, 2 CDS ont adhéré à l’Accord National :
- Le Centre de Santé CREPS de Boivre ;
- Le Centre de Médecine Préventive Universitaire.
Au 31 décembre 2022, le département de la Vienne comptait :
- 1 CDS polyvalent ;
- 4 CDS Infirmiers ;
- 2 CDS Dentaires ;
- 1 CDS médical dédié au sport ;
- 1 CDS Médecine préventive Universitaire.
Avenant 4 à l’Accord National signé le 14 avril 2022
Les mesures portées par l’avenant s’inscrivent dans le prolongement de la crise sanitaire liée à la pandémie du COVID-19, des réformes « ma santé 2022 » et du Ségur de la santé.
Cet avenant fait évoluer la rémunération forfaitaire spécifique des Centres de Santé en ajoutant des indicateurs sur la crise sanitaire, l’intégration des infirmiers en pratique avancée (IPA), le numérique en santé, les actions de Santé Publique, et en modifiant, entre autres, les indicateurs sur les soins non programmés, les publics vulnérables, l’implication des usagers, les parcours et la coordination des soins.
Ce texte a fait l’objet d’une présentation à l’ensemble des Centres de Santé du département.
Les Maisons de Santé
Signé le 4 mars 2022 par l’ensemble des représentants des Maisons de Santé, l’avenant 1 à l’Accord Conventionnel Interprofessionnel est paru au Journal Officiel du 3 août 2022.
A l’instar de l’avenant 4 à l’Accord National des Centres de Santé, ce texte fait évoluer la rémunération forfaitaire spécifique des Maisons de Santé en ajoutant des indicateurs sur la crise sanitaire, l’intégration des infirmiers en pratique avancée (IPA), la télémédecine et le numérique en santé, les actions de Santé Publique.
Il modifie, entre autres, les indicateurs sur les soins non programmés, les publics vulnérables, l’implication des usagers et revalorise les indicateurs d’accès aux soins et le travail en équipe.De nouveaux indicateurs concernant la coopération dans la prise en charge des soins non programmés (6 protocoles nationaux) et dans la coordination des parcours (parcours Insuffisance Cardiaque et accompagnement des enfants en situation de surpoids) sont également introduits.
Sur l’exercice 2022, 1 MSP est sortie de l’Accord Conventionnel Interprofessionnel (MSP Sud Vienne) et 2 nouvelles MSP ont contractualisé avec l’Assurance Maladie (MSP de Cenon sur Vienne et MSP de la Noraie à Chauvigny), ce qui porte à 20 le nombre de MSP dans l’accord au 31 décembre 2022.
Les rémunérations versées par l’Assurance Maladie en 2022 ont été de :
1 185 290 € de rémunération 2021 versée en 2022 pour les Maisons de Santé Pluridisciplinaires
202 920 € de rémunération 2021 versée en 2022 pour les centres de santé
-
Depuis juin 2019, l’assurance maladie propose une aide financière aux médecins (généralistes et spécialistes) pour l’embauche d’un(e) assistant(e) médical(e), afin de libérer du temps médical.
L’organisation des consultations avec un assistant médical permet au médecin de gagner du temps et d’augmenter ainsi le nombre de patients pris en charge en tant que médecin traitant.Dans la Vienne, les Délégués de l’assurance maladie ont sensibilisé près de 700 médecins généralistes et spécialistes à l’intérêt de déployer ce dispositif dans leur pratique.
Au 31 décembre 2022, 12 médecins en bénéficient :
- 6 médecins généralistes dont 2 nouveaux installés en zone très sous-dotée ;
- 6 médecins spécialistes dont 2 nouveaux installés (2 cardiologues / 2 pédiatres / 1 dermatologue / 1 angiologue).
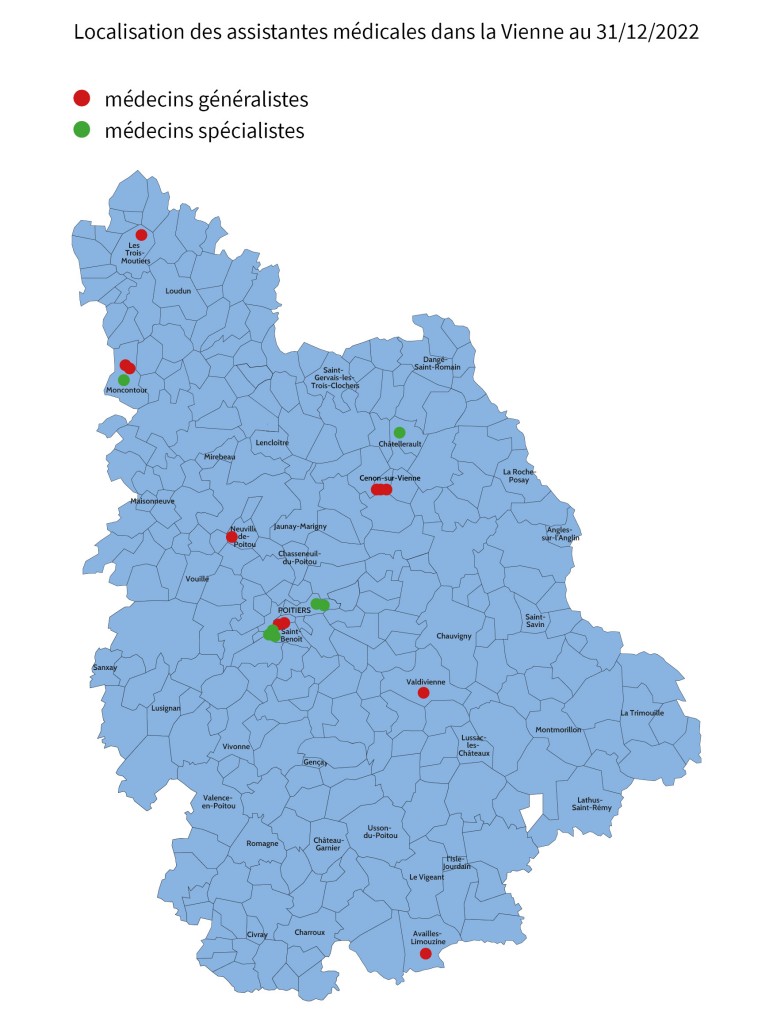
Carte de la localisation des assistantes médicales dans la Vienne au 31/12/2022 :
- Médecins généralistes : Les Trois-Moutiers, Moncontour, Cenon-sur-Vienne, Neuville-de-Poitou, Saint-Benoît, Valdivienne, Availles-Limouzine
- Médecins spécialistes : Moncontour, Châtellerault, Poitiers, Saint-Benoît,
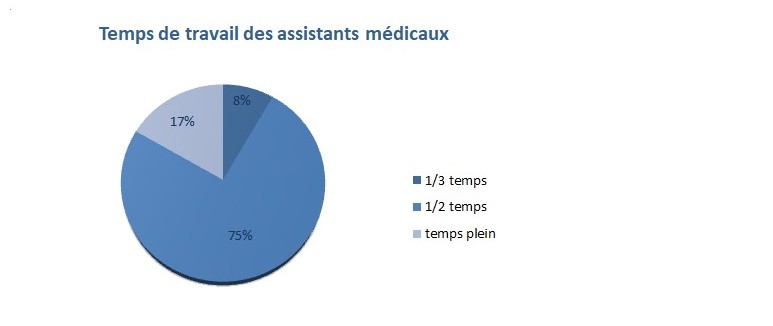
Le temps de travail des assistants médicaux se décompose de la façon suivante :
- 75 % effectue un mi-temps ;
- 17 % un temps plein ;
- 8 % un tiers-temps.
Témoignage

“Kévin Louarn, Délégué Assurance Maladie
En avril 2021 et après 6 mois passés sur la plateforme Contact Tracing, j’ai été nommé pilote de cette action d’accompagnement. C’était pour moi l’occasion de retrouver le contact avec les médecins et le cœur de mon métier.
Le démarrage a été assez difficile du fait des à priori qu’ils avaient concernant ce sujet. En effet, les inquiétudes principales étaient liées au fait d’embaucher un nouveau salarié, le financement dégressif ou encore d’exercer dans des locaux inadaptés.
Après un an et demi d’accompagnement, 12 médecins ont adhéré dans le département de la Vienne (données à fin 2022). Ils nous indiquent qu’ils ne regrettent pas d’avoir sauté le pas. Ils voient aujourd’hui que leur assistante médicale leurs apporte un confort psychologique au quotidien, une aide à la prise en charge de leurs patients.
Et avec le règlement arbitral ou la signature de la prochaine convention médicale, le dispositif devrait être simplifié et ainsi augmenter le nombre d’assistants médicaux dans les cabinets médicaux. -

En France, 43 % des patients accueillis aux urgences pourraient être pris en charge dans un cabinet, une maison ou un centre de santé, sous réserve d’avoir pu trouver un rendez-vous le jour même où le lendemain (source dossier de presse refondation des urgences 2019).
Partant de ce constat, une réflexion a été menée dans le cadre du pacte de refonte des urgences pour déployer une nouvelle réponse aux situations d’urgence ne nécessitant pas une hospitalisation.
Suite à une phase d’expérimentation, le « service d’accès aux soins » (SAS) a été généralisé dans la Vienne.
Le SAS 86 est co-porté par l’Association des Praticiens pour la Permanence des Soins dans la Vienne l’APPS 86, par le dispositif d'Appui à la Coordination de la Vienne 86 et par le Samu Centre 15 du CHU de Poitiers et les deux CPTS existantes à l’époque.
L’année 2022 a été marquée par un passage de l’expérimentation à la généralisation.
SAS 86 se compose de plusieurs filières :
Filière médecine générale
Sur le premier semestre 2022, la CPAM a participé à la rémunération des professionnels de santé régulateurs et effecteurs dans le cadre de l’expérimentation.
Dès juin 2022, la CPAM a accompagné les médecins effecteurs dans le cadre d’une rémunération entrant dans le droit commun via la mise en œuvre de l’avenant 9 de la convention médicale.
Un webinaire conjoint avec le CHU et un représentant de l’APPS 86 a été organisé à l’attention des médecins généralistes pour expliquer les nouvelles rémunérations et présenter la plateforme numérique permettant de mettre à disposition des créneaux pour répondre à la demande du SAS.Les premiers éléments issus de la généralisation du SAS sur cette filière illustre une participation active des médecins généralistes dans le département :
En effet, en moyenne 200 médecins ont pris en charge les patients régulés par le SAS sur les deux derniers trimestres 2022, dont 173 sont inclus dans une CPTS.
Les dépenses de la CPAM s’élève à 3 480 € soit 232 prises en charge de soins non programmés au titre du SAS.Le premier Bilan sur la régulation permet de constater qu’entre 12 et 14 médecins participent à la régulation.
Le montant des dépenses pris en charge par la CPAM de juin à décembre 2022 pour la régulation SAS s’élève à 195 400 €.La création d’un CMSI, centre médical de soins immédiats, dans la Vienne a favorisé un démarrage efficient du SAS. Le 1er CMSI a été ouvert en même temps que le SAS et le premier effecteur répondant au SAS a été le CMSI.
Filière SAS - transports sanitaires d’urgence (Association des transports sanitaires d’urgence (ATSU)
La CPAM a participé à des groupes de travail en lien avec la délégation départementale de l’ARS et l’ATSU afin d'affiner les modalités des rémunérations applicables à l’organisation prévue dans le cadre de la révision de l’urgence pré-hospitalière.
Le démarrage a débuté officiellement le 28/07/2022, date de signature de l’avenant au cahier des charges UPH.
La CPAM a participé à la mise en œuvre opérationnelle du cahier des charges et aux différentes évolutions nationales liées aux modalités de rémunération.
Filière situations fragiles et/ou complexes : dispositif d’appui à la coordination (DAC)
Les coordonnateurs du DAC interviennent « sur prescription/orientation », en aval d’une régulation médicale.
Ils mettent à disposition leur « expertise » parcours et leur connaissance du territoire. Cette approche permet aussi de mettre en lumière les principaux risques de rupture et les besoins de renforcement de la coordination afin de favoriser la continuité, la sécurité et la fluidité du parcours.
La DAC peut être missionnée en temps réel ou en suivi sur les situations suivantes :
- Détection d’un patient fragile ou nécessitant des soins complexes ;
- une personne isolée ou un aidant nécessitant une hospitalisation sans critère d’urgence ;
- Un patient en sortie d’hospitalisation avec des problématiques nécessitant une nouvelle prise en charge ;
- Un patient isolé en situation médico-sociale complexe ;
- Patients onco-gériatriques ;
- Patients avec des troubles cognitifs à domicile ;
- Personne en situation de handicap ne relevant pas d’une hospitalisation ;
- Patient avec des troubles de la santé mentale ;
- Patient en fin de vie ;
- Patient ayant bénéficié d’un conseil médical en nuit profonde ;
- Patient chuteur ayant nécessité un relevage sans hospitalisation.
-

Le principe de MonParcoursPsy est une prise en charge par l’Assurance Maladie, sur adressage d’un médecin ou d’un infirmier de pratique avancée, de séances d’accompagnement psychologique réalisées par un psychologue conventionné, pour les patients en souffrance psychique d’intensité légère à modérée dans le cadre d’un parcours de soins. Il remplace le dispositif PsyAdoEnfant débuté en 2018.
Le parcours se décline en :
- 1 entretien d’évaluation (EEP) ;
- 7 séances de suivi (APS) par patient et par an, lesquelles peuvent se réaliser en téléconsultations.
A fin décembre 2022, 15 psychologues sont conventionnés dans le département de la Vienne dans le cadre de ce dispositif.
Sur la période du 5 avril 2022 (début de la mise en place du dispositif) jusqu’à début décembre 2022, 370 patients affiliés à la CPAM ont bénéficié de celui-ci.
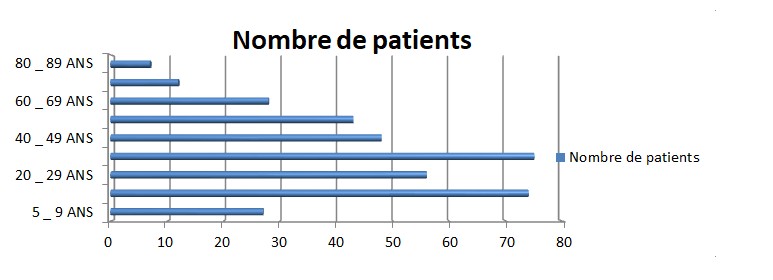
Sur la période du 5 avril 2022 (début de la mise en place du dispositif) jusqu’à début décembre 2022, 370 patients affiliés à la CPAM ont bénéficié de ce dispositif.
- Entre 0 et 10 patients avaient entre 80 et 89 ans
- Entre 10 et 20 patients avaient entre 70 et 79 ans
- Entre 20 et 30 patients avaient entre 60 et 69 ans
- Entre 40 et 50 patients avaient entre 50 et 59 ans
- Entre 40 et 50 patients avaient entre 40 et 49 ans
- Entre 70 et 80 patients avaient entre 30 et 39 ans
- Entre 50 et 60 patients avaient entre 20 et 29 ans
- Entre 70 et 80 patients avaient entre 10 et 19 ans
- Entre 20 et 30 patients avaient entre 5 et 9 ans
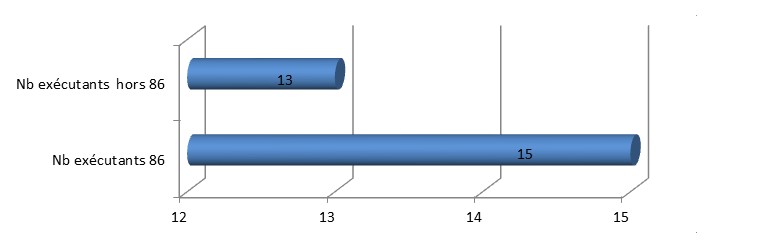
Les chiffres montrent que 13 psychologues extérieurs à la Vienne et 15 psychologues de la Vienne ont assuré un suivi des patients de la Vienne et communes limitrophes du département.
Les actes dispensés
Les actes dispensés Acte Nombre de bénéficiaires quantité d'actes remboursés Montants remboursés Entretien évaluation 365 369 9 278 Séances de suivi 322 1 060 20 031 téléconsultations 4 15 282 Total général 370 1 444 29 591 Les téléconsultations ont été réalisées pour les patients en dehors du département.
-

A partir du mois d’avril 2022, les Conseillères Assurance Maladie ont repris les visites en établissement, qui avaient été interrompues pendant la crise sanitaire. La présence en établissements a permis de redynamiser l’activité autour de l’accompagnement au retour à domicile après hospitalisation (dispositif PRADO).
Les Conseillères Assurance Maladie ont adapté leur activité pour répondre aux mieux aux besoins d’accompagnement de retour à domicile des patients hospitalisés. En effet, leur activité est maintenant entièrement dématérialisée et elles sont en mesure de réaliser des accompagnements à distance. Les grilles d’éligibilité sont transmises par les équipes médicales hospitalières de façon dématérialisée (par Via Trajectoire ou par Messagerie Sécurisée de Santé), ce qui permet d’assurer la sécurisation des échanges.
En 2022, 495 accompagnements ont été réalisées dans les établissements du CHU (site de Poitiers, site de Châtellerault et site de Loudun), à la Polyclinique, à la Clinique de Châtellerault (KAPA) et au niveau du service de soins de suite La Coline Ensoleillée.
Ces accompagnements sont ainsi répartis :
- Chirurgie : 210
- BPCO : 17
- Insuffisance cardiaque : 168
- AVC : 86
- Personnes agées : 14
Au cours de l’année 2022, l’équipe PRADO de la CPAM a réalisé des réunions de présentation auprès des équipes médicales hospitalières des différents services des établissements pour déployer PRADO toutes chirurgies ainsi que celui spécifique destiné aux personnes âgées. 19 séances d’information ont ainsi été réalisées.
-

L’année 2022, a été marquée à la fois par la reprise de l’activité des délégués de l’assurance maladie (DAM) par des visites sur le terrain, l’élargissement des missions des délégués numériques en santé (DNS) pour intégrer le déploiement du numérique en santé auprès des professionnels de santé libéraux mais aussi par la mise en œuvre, suite à une réorganisation, d’un accompagnement par acteur en santé.
Ainsi, pour l’année 2022 :- 1 789 professionnels de santé ont été contactés.
- 2 290 visites ont été effectuées auprès de professionnels de santé, tous motifs confondus.
- 237 professionnels libéraux ont été accompagnés dans leur installation. Notre rôle consiste à accompagner les professionnels de santé dans leur exercice, selon la convention en vigueur et les évolutions réglementaires, de leur installation à leur cessation d’activité.
- 35 actions d’accompagnement ont été réalisées dont l’organisation de 6 webinaires et 8 interventions sur des thèmes variés auprès des médecins, des pharmaciens, des infirmiers, des orthophonistes, des masseurs-kinésithérapeutes, des psychologues.
Ces actions auprès des professionnels de santé ont permis de relayer des mesures prises en faveur de la santé publique et notamment via des campagnes de prévention. Pour exemple, la campagne du trouble du syndrome autistique visait à aider les médecins généralistes à repérer et accompagner au plus tôt les écarts inhabituels de développement d’un enfant de moins de 7 ans.
L’objectif de l’accompagnement est également de promouvoir les bonnes pratiques médicales issues des recommandations des autorités de santé (HAS, ANSM, sociétés savantes...) et d’accompagner les professionnels dans l’évolution de leur pratique vers un meilleur respect des référentiels et recommandations en s’appuyant par exemple sur la présentation de profils individuels de prescriptions ou d’activité. Ainsi, dans le cadre de la lutte contre l’antibiorésistance, la campagne « antibiotiques » visait à augmenter le recours au test rapide de l’angine afin de diminuer les prescriptions d’antibiotiques inutiles en cas d’angine virale.
Les nouvelles dispositions conventionnelles, les revalorisations et nouvelles cotations pour les infirmiers (avenant 8) et les orthophonistes (avenants 19) ont été présentées lors de webinaires, ce qui a permis pour la caisse d’investir une nouvelle modalité d’accompagnement.
Dans un contexte de démographie médicale en tension, le service accompagnement des professionnels de santé est allé au-devant des médecins spécialistes et généralistes pour présenter le dispositif d’aide à l’embauche d’un assistant médical.
La transition numérique est aussi un enjeu pour les professionnels de santé. C’est pourquoi, pour généraliser le partage fluide et sécurisé des données de santé entre professionnels et avec le patient, dans le contexte du déploiement de mon espace santé, les délégués du numérique en santé sont intervenus auprès des médecins généralistes pour expliquer ce qu’était le Ségur numérique et l’intérêt de commander des logiciels disposant de fonctionnalités permettant le partage sécurisé de données de santé. Ils ont également sillonné le département pour présenter dans les 143 pharmacies l’ordonnance numérique qui permet de dématérialiser le circuit de la prescription entre les prescripteurs et les professionnels de santé prescrits (pharmaciens, etc.) afin de favoriser la coordination des soins.
Par ailleurs, la CPAM est intervenue auprès des étudiants dans les instituts de formation des professionnels de santé et à la faculté de médecine pour leur présenter le fonctionnement de l'assurance maladie et les informer sur les modalités de leur future installation (enregistrement auprès de la CPAM).
Enfin, la vie conventionnelle s’est poursuivie avec la tenue de 17 réunions de commissions paritaires ou comité local sur l’année 2022. Ces commissions, une par profession, permettent un échange entre la CPAM et les représentants des professions sur les conventions, leur application, ses évolutions et problématiques éventuelles.
-

Une réorganisation par pôle pour un meilleur service rendu aux Etablissements.
Engagée dès le début du mois de septembre 2021, la réorganisation du service Etablissements est aujourd’hui aboutie.
Cette réorganisation par bloc de compétences (médico-social, sanitaire privé et sanitaire public) a permis aux collaborateurs de faire le point sur leurs pratiques professionnelles et de s’interroger sur le sens de leur action.
L’enjeu est primordial puisque la mission principale du service est d’effectuer le règlement des prestations de soins dispensées en établissement et d’assurer le paiement des dotations allouées à ces derniers.
Le budget d’un établissement étant financé majoritairement par l’Assurance maladie, l’objectif est de tendre vers une facturation fluide et de qualité ainsi qu’un remboursement dans les meilleurs délais.Ainsi cette réorganisation se traduit par une expertise et un accompagnement renforcés des établissements sanitaires privés/publics et médico-sociaux au quotidien, sur des problématiques de réglementation ou de facturation des frais de santé notamment.
Cette évolution est d’autant plus importante que le périmètre d’intervention du service ne se limite pas au seul département de la Vienne puisqu’il assure depuis 2015, la gestion déléguée de la facturation des actes et consultations externes des établissements sanitaires publics des Deux-Sèvres.En quelques chiffres, ce sont 552 755 factures qui ont été traitées en 2022 pour le compte de 294 établissements de la Vienne et des Deux Sèvres.
Cette réorganisation s’est vue complétée par l’arrivée d’une Responsable de département des Offreurs de soins et d’un Responsable de service Etablissements respectivement en septembre et novembre 2022. -

L’activité de pré contentieux
Le pôle CRA (Commission de Recours Amiable) a ouvert 1 151 dossiers en 2022 suite aux contestations émanant des assurés (869 dossiers), des employeurs (209 dossiers) et des Professionnels de Santé (75 dossiers).
Il a instruit 943 dossiers durant l’année :
- 676 dossiers ont été présentés en CRA dont 87 demandes de remises de dettes ;
- 224 dossiers ont fait l’objet d’un règlement amiable grâce aux pièces transmises permettant de faire droit à la contestation ;
- 43 dossiers ont été classés sans suite car les recours étaient sans objet ou ne concernaient pas la CRA.
Le top 3 des contestations maladies était le suivant :

Le top 3 des contestations maladie est :
- Numéro 1 : les affiliations
- Numéro 2 : les prestations en espèces
- Numéro 3 : les prestations en nature
Les contestations concernant le risque professionnel (AT/MP/TR), en fonction des thématiques émanaient des employeurs et des assurés de la manière suivante : 182 contestations dont 95 assurés et 87 employeurs.
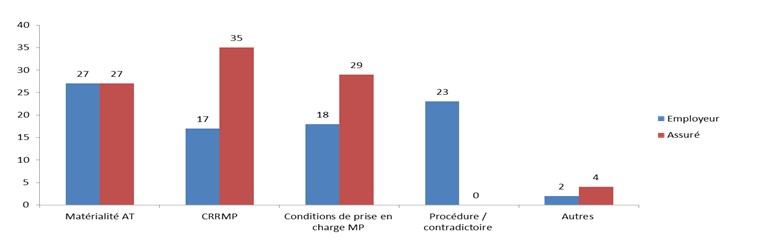
Nombre de contestations concernant le risque professionnel (AT/MP/TR) :
- Matérialité AT : 27 employeur / 27 assurés
- CRRMP : 17 employeurs / 35 assurés
- Condition de prise en charge MP : 18 employeurs / 29 assurés
- Procédure / contradictoire : 23 employeurs / 0 assuré
- Autres : 2 employeurs / 4 assurés
L’activité de contentieux
Suite à la décision de la CRA, les assurés, les employeurs ou les professionnels de santé ont la possibilité de contester cette décision devant les juridictions.
En 2022, 192 recours ont été déposés au tribunal judiciaire dont 138 au titre de la législation professionnelle :
- 75 assurés ;
- 105 employeurs ;
- 12 professionnels de santé.
Les motifs étaient AT/TR et MP, le bien fondé d’indu, le contentieux médical, les indemnités journalières, les frais de transports, les rémunérations PS, la C2S et la pension invalidité.
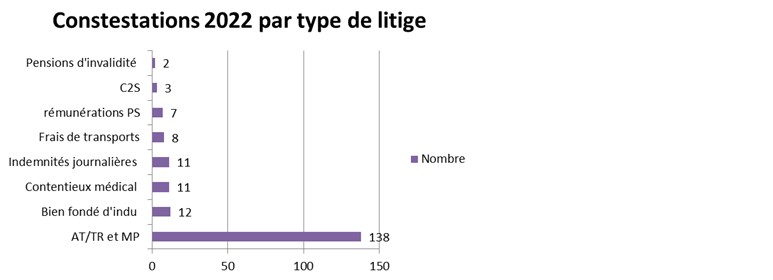
Nombre de contestations 2022 par type de litige :
- Pensions d'invalidité : 2
- C2S : 3
- Rémunérations PS : 7
- Frais de transports : 8
- Indemnités journalières : 11
- Contentieux médical : 11
- Bien fondé d'indu : 12
- AT/TR et MP : 138
122 décisions ont été rendues par les tribunaux pour le contentieux général dont 109 décisions favorables pour la caisse soit 89,34 %.
Au niveau du contentieux médical, 46 décisions ont été rendues par les juridictions dont 23 favorables à la caisse, soit 50 %.
L’activité de lutte Contre la fraude
La caisse primaire a détecté et stoppé un montant de 985 025 euros au titre du préjudice subi en 2022 auprès des assurés, des fournisseurs, des infirmiers, des kinésithérapeutes, des médecins spécialistes, des orthophonistes, des pharmaciens, des EHPAD, des SSIAD, et du 100 % santé optique.
Elle a également valorisé un montant de près de 239 000 euros au titre de sommes qui ont été détectées avant paiement. La valorisation est calculée à partir d’une projection sur l’année des sommes qui auraient été prises en charge indûment par l’Assurance maladie sans intervention du service.
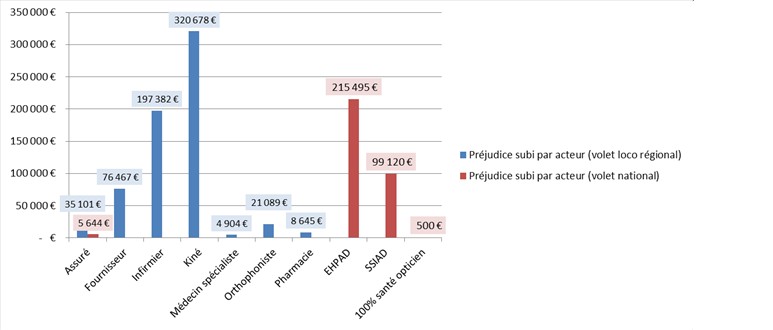
Montants des préjudices subis par acteur :
- Assuré : 35 101 € pour le volet loco régional et 5 644 € pour le volet national
- Fournisseur : 76 467 € pour le volet loco régional
- Infirmier : 197 382 € pour le volet loco régional
- Kiné : 320 678 € pour le volet loco régional
- Médecin spécialiste : 4 904 € pour le volet loco régional
- Orthophoniste : 21 089 € pour le volet loco régional
- Pharmacie : 8 645 € pour le volet loco régional
- EHPAD : 215 495 € pour le volet national
- SSIAD : 99 120 € pour le volet national
- 100 % santé opticien : 500 € pour le volet national
Au titre du préjudice évité, la caisse primaire a valorisé un montant de 238 928 euros auprès des kinésithérapeutes, infirmiers et assurés.
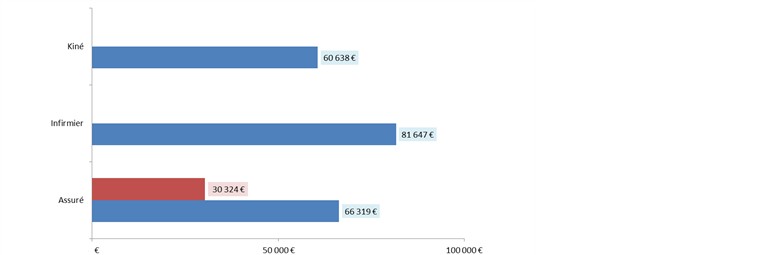
Montants valorisés auprès des kinésithérapeutes, infirmiers et assurés :
- Kiné : 60 638 €
- Infirmier : 81 647 €
- Assuré : 30 324 € (volet national) et 66 319 € (volet loco régional)
Outre la notification des indus, les contrôles ont donné lieu aux suites contentieuses suivantes :
- 3 signalements auprès du procureur ;
- 5 dépôts de plainte ;
- 11 Avertissements ;
- 7 pénalités/sanctions financières ;
- 93 rappels à la réglementation.
Youtube est désactivé. Autorisez le dépôt de cookies pour accéder au contenu






