Accompagner l'évolution du système de santé
- Accueil
- Accompagner l'évolution du système de santé
Les Communautés professionnelles territoriales de santé (CPTS) constituent un nouvel outil de coordination et d’organisation au sein du système de santé.
Elles associent des professionnels de santé, les établissements de santé et des acteurs sociaux et médico-sociaux d’un même territoire, sur la base d’un projet de santé, pour une meilleure organisation des parcours patients et un meilleur exercice des professionnels de santé de ville.

Depuis la formalisation en fin d’année 2021 du 1er Accord conventionnel interprofessionnel avec la Communauté professionnelle territoriale de santé Aunis Nord, l’accompagnement renforcé dédié à l’exercice coordonné a fortement contribué au développement des projets, avec notamment :
- deux signatures supplémentaires d’accords conventionnels interprofessionnels (ACI) avec les CPTS La Rochelle et Aunis Sud ;
- la concrétisation du Projet de santé sur le territoire de la CPTS Royan Atlantique : dernière étape vers la signature de l’ACI ;
- la formalisation d’une nouvelle CPTS sur l’Ile de Ré, avec approbation du Comité de validation départemental ;
- l’émergence de deux nouvelles CPTS sur les secteurs de Rochefort Océan et Saintonge Romane.
Ainsi, ces 6 CPTS couvrent à elles seules plus de 78 % de la population de la Charente-Maritime.
En cette fin d’année 2022, trois projets étaient en cours de réflexion sur l’Ile d’Oléron, la Haute-Saintonge et le bassin de Marennes. Il n’y a pas de projet pour le moment sur les Vals de Saintonge pour couvrir à terme tout le département.
Cette année a également été marquée par de nouvelles dispositions conventionnelles sur tout type d’exercice coordonné (CPTS, Maison de santé pluriprofessionnelle (MSP) et Centre de santé) conjugués à des incitations financières et évolutions techniques pour faciliter la mise en œuvre des CPTS. Ces évolutions ont nécessité une mobilisation accrue du référent des organisations coordonnées auprès des professionnels de santé.
En parallèle, l’expérimentation du service d’accès aux soins pour les soins non programmés a débuté dans notre département, depuis le mois de décembre 2022 : un chantier d’organisation territoriale dans lequel les CPTS sont en charge de la coopération des professionnels sur leur territoire.
En savoir plus sur le système de santé
Cliquer sur les rubriques ci-dessous
-

Le programme national d’accompagnement des professionnels de santé s’est adapté au contexte conventionnel et à l’actualité sanitaire, les Délégués de l’Assurance Maladie (DAM) ainsi que les Délégués du numérique en santé (nouveau terme pour nommer les conseillers informatique et service –CIS-) ont rencontré les différentes professions de santé.
Les principales catégories de professionnels de santé qui ont été accompagnées en 2022 sont les médecins généralistes, les pédiatres, les pharmaciens, les infirmiers ainsi que les psychologues conventionnés.
Un accompagnement en distanciel
Les Délégués de l’Assurance Maladie et les Délégués du numérique en santé ont organisé deux webinaires communs au cours de l’année 2022.
Le premier afin d’informer les médecins généralistes des principales modifications apportées par l’avenant 9 à la convention, avec quatre objectifs déclinés :
1. renforcer l’accès aux soins pour les publics prioritaires en :
- favorisant l’autonomie des personnes âgées en encourageant leur prise en charge à domicile ;
- améliorant la prise en charge de la santé mentale et la prise en charge des enfants1 ;
- renforçant l’accès aux soins et aux droits des personnes en situation de handicap.
2. Mettre en place une réponse organisée pour faire face aux besoins de soins non programmés en :
- établissant un système de régulation et de mobilisation des médecins du territoire ;
- donnant un cadre clair pour les expérimentations en vue de la généralisation du Service d’accès aux soins (SAS).
3. Consolider le parcours de soins en soutenant notamment les spécialités cliniques et en fixant un nouveau cadre à la téléconsultation et à la téléexpertise.
4. Accompagner le virage numérique de la médecine de ville.
1 Rencontre des pédiatres et des médecins généralistes sur le thème « Trouble Spectre de l’Autisme » pour les sensibiliser et leur permettre de repérer au plus tôt les écarts inhabituels de développement d’un enfant de moins de 7 ans afin de faciliter leur orientation dans le parcours d’une prise en charge adaptée.
Lors de ce premier webinaire, le dispositif d’intéressement à la prescription de médicaments bio similaires introduit par l’avenant 9 à la convention médicale a été présenté par les DAM aux médecins généralistes afin de les inciter à les prescrire en initiation de traitement ou en cours de traitement, dans le respect des recommandations.
Le deuxième webinaire a été organisé pour présenter la nouvelle convention aux pharmaciens.
Suite à la signature de cette nouvelle convention le 9 mars 2022, de nouvelles mesures sont entrées en vigueur le 7 novembre 2022 comme :
- la proposition d’un accompagnement aux femmes enceintes ;
- l’administration d’un vaccin prescrit par un autre professionnel de santé ;
- la revalorisation de l’honoraire de vaccination contre la grippe
- l’évolution de la liste des conditionnements trimestriels ;
- la mise en œuvre de la dispensation à domicile dans le cadre du Programme de retour à domicile.
Un accompagnement en présentiel
Une campagne de visites des DAM a ensuite eu lieu au sein des officines en fin d’année afin d’accompagner les pharmaciens dans leurs nouvelles missions.
Les DAM ont rencontré également les médecins généralistes pour une campagne de santé publique sur le thème de l’Hypertension artérielle (HTA) en les incitant à replacer les assurés hypertendus au centre de leur prise en charge par la promotion du dépistage, du diagnostic, du suivi par l’auto mesure tensionnelle et de l’observance médicamenteuse.
La lutte contre l’iatrogénie médicamenteuse est un objectif prioritaire de l’Assurance Maladie en raison de son coût humain et économique.
Une autre campagne auprès des généralistes a été menée en fin d’année 2022 pour les inciter à réévaluer leurs ordonnances comportant des Inhibiteurs de la Pompe à Protons (IPP) au long cours (plus de 12 mois) chez la personne âgée car cette classe d’âge fait partie des plus grosses consommations de médicaments en ville.
La prise d’IPP contribue à une surmédication de ces patients déjà polymédiqués et peut amener des interactions médicamenteuses et des effets indésirables.
Les DAM ont également rencontré les infirmiers pour les aider à renforcer leurs bonnes pratiques en matière de cotations, notamment sur le bilan de soins infirmiers et les perfusions.
Les DNS ont présenté l’ordonnance numérique aux pharmaciens en fin d’année 2022 et début d’année 2023. Il s’agit d’un dispositif de prescription électronique qui permet de faciliter et de sécuriser les échanges entre les prescripteurs pour un meilleur suivi des patients. Ce système s’intègre progressivement aux logiciels de gestion des officines référencées Ségur1.
Tout au long de l’année 2022, les DNS et les DAM ont accompagné également les nouveaux psychologues conventionnés pour leur faire part des conditions de prise en charge par l’Assurance Maladie, sur adressage d’un médecin, de séances d’accompagnement psychologique dans le cadre d’un parcours de soins.
1 Le Ségur de la santé est un cycle de consultations mené à l’initiative du gouvernement auprès des acteurs du système de soins français.
Témoignage

“ Anne, responsable du pôle Accompagnement des professionnels de santé
Une forte mobilisation des équipes a été nécessaire afin d’accompagner les professionnels de santé du département de la Charente-Maritime dans le déploiement et l’usage des téléservices pour un parcours de soin de qualité. -

Les commissions paritaires départementales, composées de membres des syndicats représentatifs et signataires de la convention de chaque profession de santé et pour la section sociale de membres du Conseil, d’administratifs ou de praticiens-conseils, se réunissent selon une périodicité fixée conventionnellement.
La caisse d’assurance maladie de la Charente-Maritime a pu assurer en 2022 l’ensemble des instances conventionnelles prévues soit :
- 15 commissions paritaires (infirmiers, masseurs-kinésithérapeutes, orthophonistes, pharmaciens, chirurgiens-dentistes, artisans-taxis et transporteurs sanitaires privés) ;
- 2 comités départementaux (sages-femmes et suivi de la plateforme régionale de transports).
Dans le prolongement des commissions conventionnelles des artisans-taxis et des transporteurs sanitaires privés, le comité de suivi de la plateforme régionale de transports a été mis en place. Cette instance vise à faciliter les relations entre les établissements de santé et les transporteurs, et à améliorer ainsi le service rendu aux usagers.
Des démarches ont été engagées avec les organisations syndicales représentatives des médecins pour relancer le dialogue conventionnel avec la profession. Par ailleurs, la caisse d’assurance maladie de la Charente-Maritime va s’attacher à mettre en place la commission paritaire locale des Communautés professionnelles territoriales de santé (CPTS) en 2023.
L’année 2022 a été particulièrement riche en relations conventionnelles. Les principales thématiques abordées lors de ces rencontres ont permis d’échanger sur les nouvelles avancées conventionnelles et de préciser leur mise en œuvre.
-

Affiche Parcours insuffisance cardiaque
(L'Assurance Maladie)Insuffisance cardiaque.
Et si votre coeur essayait de vous dire quelque chose ?
Essoufflement inhabituel, prise de poids rapide, pieds et chevilles gonglés (oedèmes), fatigue excessive : si vous constatez un seul ou plusieurs de ces signes, surtout après 60 ans, vous souffrez peut-être d'insuffisance cardiaque.
Parlez-en à votre médecin.
Le parcours Insuffisance cardiaque est une nouvelle approche pour la gestion du risque.
Ce projet s’inscrit en déclinaison de l’objectif intégré dans « Ma santé 2022 », d’amélioration de la qualité de la prise en charge globale des patients via des parcours de soins co-construits et validés par les professionnels de santé.Dans le cadre de RENOV’GDR, une approche « parcours patient » a donc été développée et permet de maitriser nos dépenses en lien avec une pathologie en actionnant plusieurs leviers : la prévention, la coordination ville-hôpital, le suivi des patients atteints de la pathologie par un accompagnement des professionnels de santé libéraux et hospitaliers de différentes professions (médecins, spécialistes, infirmiers, infirmiers de pratique avancée).
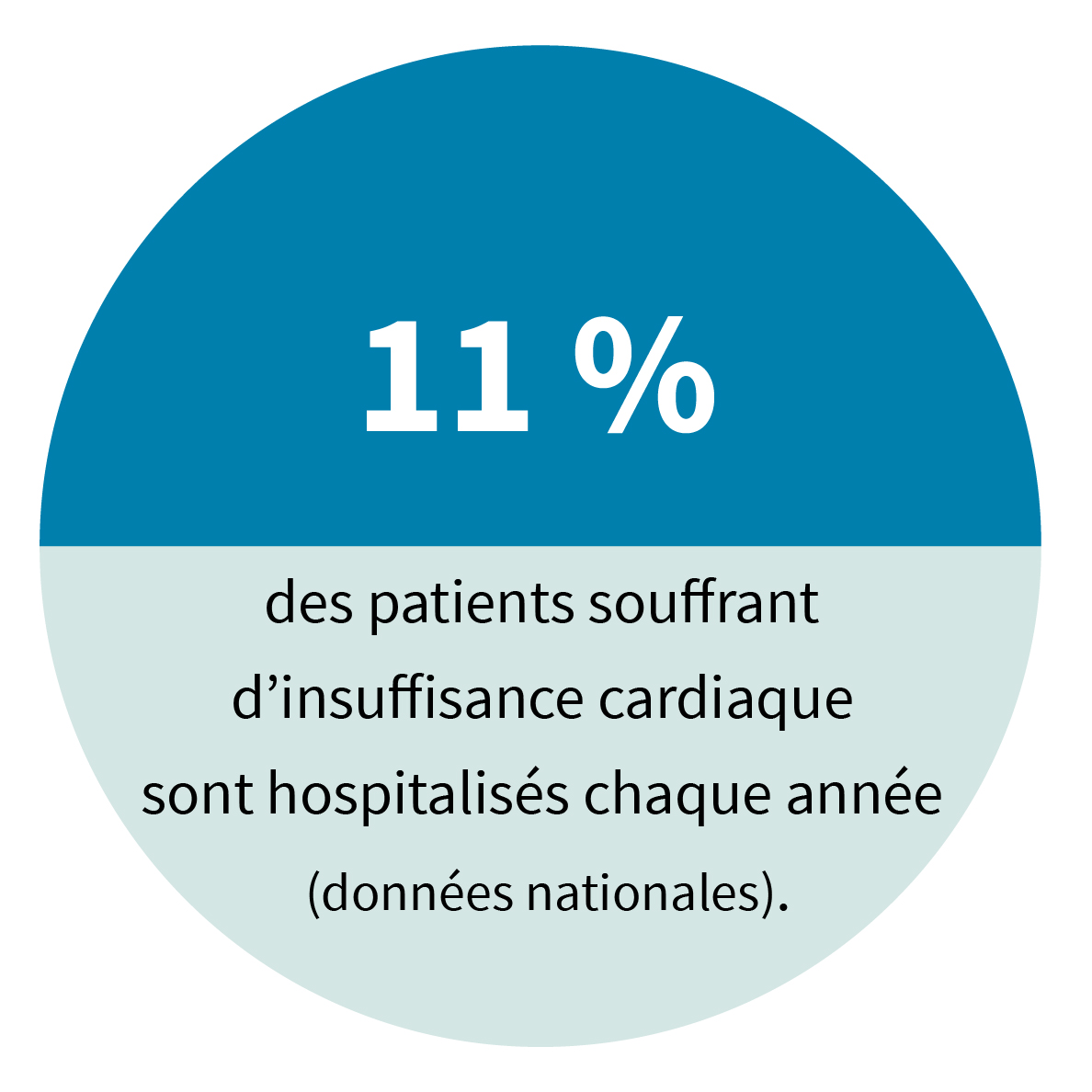
Par sa fréquence, sa gravité et les coûts qu’elle induit et les enjeux de santé publique qu’elle représente, l’insuffisance cardiaque est la première pathologie expérimentant la mise en place de parcours.
La déclinaison départementale du parcours Insuffisance cardiaque
Une gouvernance régionale et départementale visant à piloter le parcours a été mise en œuvre. Des binômes médico-administratifs en charge de porter et coordonner le déploiement du parcours IC, ont été recensés. Ensuite, des outils de diagnostic ont été créés afin de permettre un état des lieux initial de la prise en charge des patients atteints d’insuffisance cardiaque et de la démographie médicale des patients atteints d’insuffisance cardiaque. Ce diagnostic permet de mettre en exergue des points de rupture dans le parcours de prise en charge. Un plan d’actions départemental a été élaboré, permettant ainsi la mise en œuvre d’actions concrètes, de sensibilisation et de co-construction de pistes d’optimisation avec les professionnels de santé libéraux et hospitaliers.
Le déploiement du parcours IC reposera notamment sur une promotion et une contractualisation du parcours IC au sein de l’exercice coordonné. L’objectif est, en s’appuyant sur les référentiels de bonnes pratiques, de « protocoliser » la prise en charge des insuffisants cardiaques des territoires couverts par les CPTS/MSP* en fonction du contexte territorial, pour améliorer le lien ville-hôpital, construire et proposer des alternatives concrètes à l’hospitalisation.
Pour accompagner ce déploiement, des actions de communication nationales sur l’insuffisance cardiaque ont été déployées en 2022 par la Cnam.
Du côté des établissements de santé, l’indicateur sur l’insuffisance cardiaque est intégré dans le nouveau Contrat d’Amélioration de la Qualité et de l’Efficience des Soins (CAQES) 2022 pour 4 de nos établissements de santé, avec pour objectif d’améliorer la prise en charge coordonnée des patients insuffisants cardiaques ayant été hospitalisés pour les établissements ayant une activité de médecine cardiologique avec suivi de patients IC. Cet indicateur constitue également un levier pour une prise en charge adéquate des patients en IC.
* Communautés professionnelles territoriales de santé / Maisons de services au public.
-

La lutte contre la fraude (LCF) est un axe prioritaire pour l’Assurance Maladie. La fraude est diverse et mouvante. La crise sanitaire qui s'est poursuivie a vu la multiplication des fausses facturations de tests antigéniques, et l'émergence de fraudes liées aux téléservices (faux avis d'arrêt de travail).
L’activité de lutte contre la fraude a repris son cours normal avant Covid et s’est développé en 2022.
L’ensemble des objectifs (préjudice subi, préjudice évité et suites contentieuses) a été atteint.Le pôle a, entre outre terminé l'étude de la facturation de 12 professionnels de santé, pour lesquels la caisse a notifié des indus début 2022 de :
- 295 529,07 € pour 4 infirmiers ;
- 23 934,78 € pour 2 masseurs kinésithérapeutes ;
- 138 966,99 € pour 3 médecins.
Les assurés ont également fait l'objet de contrôles (Complémentaire santé solidaire, arrêts de travail, invalidité, transports, pharmacie) suite aux signalements et contrôles en internes ainsi qu'externes (employeurs, professionnels de santé, autres administrations) pour un montant total de 385 906,84 €.
Ces dossiers à fort préjudice ont fortement contribué à l'obtention de notre indicateur « préjudice subi », puisque nous avons déclaré un montant de préjudice subi de 1 335 496 €, pour un objectif de 1 324 100 €. Ils ont fait l'objet de suites contentieuses, allant de la pénalité financière au dépôt de plainte.
L'ensemble des dossiers investigués par le pôle a permis d'éviter 494 336 € de préjudice pour la caisse d'assurance maladie de la Charente-Maritime.
Lors du bilan 2021, nous évoquions de nouveaux types de fraudes qui avaient vu le jour avec la crise sanitaire et qui étaient en cours d'investigation, en collaboration avec la caisse nationale d'Assurance Maladie et les forces de police. Nous citions en exemple, un médecin du département victime d'une usurpation de sa carte professionnelle ayant permis la délivrance de plus de 1 200 faux passes sanitaires dans la France entière. La caisse d'assurance maladie de la Charente-Maritime a terminé ses investigations et a déposé plainte en 2022 pour un préjudice subi de 78 428,80 €.
Témoignage

“ Stéphanie, responsable du département Affaires juridiques
Sur le plan national, un regroupement des Directions comptables et financières et lutte contre la fraude s’est opéré pour former une seule entité : la DDAFF (Direction déléguée de l'audit des finances et de la lutte contre la fraude).
Cela permet une meilleure synergie et le rapprochement des personnes travaillant sur les contrôles (Agence Comptable ou Lutte contre la fraude), même si les optiques sont différentes.
La stratégie globale de contrôle repose sur 4 axes :
- évaluation ;
- prévention (contrôle embarqué) ;
- détection (Plan contrôle socle de l’agent comptable (PCSAC)) ;
- sanction (LCF).
L'homogénéisation permet une efficience du contrôle.
Sur le plan régional, le pilotage de la LCF évolue d'une direction référente à un pôle thématique LCF avec un co-pilotage médico-administratif. La contribution de la caisse d’assurance maladie de la Charente-Maritime au sein de la Direction de coordination gestion du risque (DCGDR) se poursuit et s'accentue. -

2022, une année encore intense.
A l’instar de nombreux services, la période de crise sanitaire a eu des répercussions importantes sur l’activité du pôle Contentieux général qui a dû, depuis 2020, passer notamment par une dématérialisation de son activité. En 2021, le pôle a dû s’approprier un nouveau logiciel de gestion qui se révèle être chronophage dans l’accomplissement des tâches administratives. Et en 2022, c’est l’ensemble des activités qui est désormais géré avec ce nouvel outil.
1. La phase amiable
La commission de recours amiable (CRA)
Une année ponctuée par des absences.
En 2022, la CRA a réceptionné 1 749 contestations. Ce chiffre est en légère diminution par rapport à l’année 2021 (- 1,4 %).
Les principaux recours concernent les frais de transport, les risques professionnels, les contestations d’indus, les demandes de remise de dette, la Complémentaire santé solidaire et les prestations en espèces.
844 dossiers ont été examinés en commission. Près de 90 % des décisions portant sur l’application du droit ont été confirmées.
817 recours ont fait l’objet d’une régularisation, après nouvelle étude par les services à l’origine du refus initial, en fonction des éléments apportés par les requérants et/ou examen du Service médical.La commission médicale de recours amiable (CMRA)
Depuis le 1er janvier 2019, les contestations relevant de l’ex contentieux technique (Tribunaux du contentieux de l’incapacité) doivent obligatoirement faire l’objet d’un recours préalable devant la CMRA. Il y a une CMRA par région et celle de Nouvelle-Aquitaine siège à Bordeaux.
Il s’agit notamment des recours portant sur :- les décisions relatives à l’état ou au degré d’invalidité, y compris celles applicables aux travailleurs indépendants, ou d’un taux d’incapacité permanente (AT-MP) ;
- les décisions d’inaptitude prises par les Caisses d’assurance retraite et santé au travail (Carsat) (région), la Caisse nationale d’assurance vieillesses (CNAV) ou les Caisses générales de Sécurité sociale (CGSS).
Son champ de compétence s’est considérablement élargi depuis 2019. La CMRA est désormais compétente pour :
- l’ensemble des recours médicaux formés par les employeurs (depuis le 1er septembre 2020) ;
- les recours préalables formés par l’assuré à l’encontre des décisions des caisses relevant du champ de l’ancienne procédure de l’expertise médicale (depuis le 1er janvier 2022).
La CMRA constitue donc désormais l’organe compétent pour statuer, en précontentieux, sur toute contestation d’ordre médical formée par un assuré ou par un employeur.
A sa mise en place, les notifications des décisions étaient réalisées directement par le secrétariat de la CMRA. Avec l’élargissement des compétences de la commission, cette activité a été dévolue à chaque service contentieux depuis septembre 2020. Le nombre de décisions rendues a donc fortement augmenté.
103 décisions en 2020, 180 en 2021, 403 en 2022, ce qui représente une charge supplémentaire pour le pôle Contentieux et le secrétariat du département Affaires juridiques.2. La phase contentieuse
En 2022, 240 contestations ont été enregistrées devant les pôles sociaux, contre 212 en 2021.
48 procédures ont été enregistrées devant une Cour d’Appel et une devant la Cour de Cassation en 2022.
Les Pôles sociaux ont rendu 318 décisions en 2022, 290 en 2021.
Ces résultats montrent la volonté des juridictions de rattraper leur retard cumulé ces dernières années, notamment en Charente-Maritime.Verbatim

“ Stéphanie M., responsable du département Affaires juridiques
L’investissement et la motivation de l’équipe dans un contexte compliqué doivent être soulignés. -














Youtube est désactivé. Autorisez le dépôt de cookies pour accéder au contenu






