Garantir une meilleure maîtrise des dépenses
- Accueil
- Maîtrise des dépenses
La lutte contre la fraude est une des missions essentielles de la CPAM des Flandres, au cœur de sa responsabilité de gestionnaire de fonds publics. Afin de garantir cette action, elle fait évoluer ses méthodes en permanence, pour gagner en efficacité, au travers de méthodes de détection préventives et de contrôle.
-
La régulation des dépenses de santé passe par la maîtrise des risques de fraude et par la défense des intérêts de l’Assurance Maladie. Afin de lutter contre ces fraudes et abus, en plus de l’analyse d’activité et du partenariat avec les autres organismes, la CPAM multiplie les moyens de détection.
Les signalements
Ils peuvent provenir du personnel dans le cadre de leur activité professionnelle, mais aussi des assurés, employeurs, professionnels de santé ou établissements.
Les contrôles
Ces derniers peuvent être aléatoires, systématiques et/ou ponctuels, et sont réalisés dans tous les domaines et vers tous les publics.
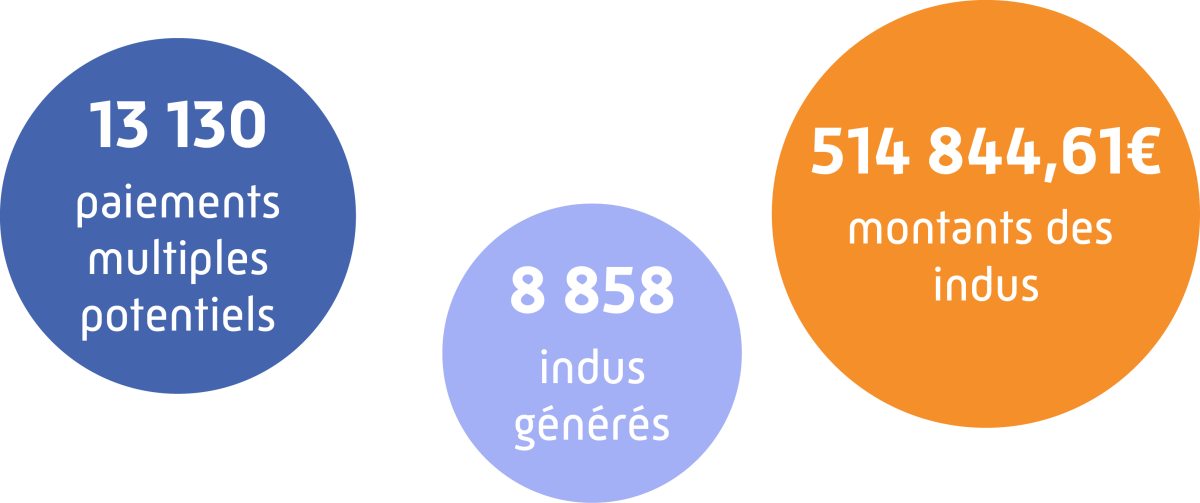
A ce titre, les contrôles menés sur la fiabilité des processus pour l’année 2022 sont de l’ordre de 73.564 dossiers pour 90 missions. 4.160 anomalies ont été détectées dans ce chiffre soit 3 208 indus d’un montant de 291 000 € ainsi que 167 rappels de 84 000 €.
FOCUS SUR : l’indicateur de fiabilité des prestations natures - IFPN
Dans le cadre de l’IFPN, le contrôle est croisé avec une partie des CPAM qui contrôlent les dossiers puis une autre CPAM supervise les dossiers pour plus d’impartialité.
Dans cette nouvelle version la CPAM des Flandres contrôle ainsi les dossiers des CPAM de l’Eure, des Côtes d’Armor, du Finistère et du Hainaut pour 432 dossiers.
A l’inverse, elle est contrôlée par les CPAM de l’Aisne, de l’Allier, des Hautes-Pyrénées ainsi que par la Caisse générale de Sécurité Sociale (CGSS de Guadeloupe).
Outre l’impartialité recherchée dans le traitement des dossiers contrôlés, ce système croisé permet également d’homogénéiser les pratiques sur l’ensemble des organismes.
-
La lutte contre la fraude est un axe prioritaire de l’Assurance Maladie. Le paiement à bon droit des prestations et plus particulièrement la politique de contrôle et de lutte contre la fraude sont des enjeux fondamentaux.
En 2022, un premier circuit de valorisation des indus émanant du processus Invalidité a été mis en place entre les services de Lutte contre la fraude, Invalidité, Comptabilité et Contentieux.
Dans les faits, les indus ou signalements sont réalisés par le service Invalidité, valorisés en Lutte contre la fraude par une suite contentieuse (avertissement ou lettre de rappel dans le cadre de la loi pour un État au service d'une société de confiance-ESSOC), le service comptabilité intervient en modifiant le code dette et le service contentieux est sensibilisé sur le caractère intentionnel de la mauvaise déclaration à l’origine de l’indu.
Une démarche vertueuse qui a permis de valoriser 8 indus pour un préjudice subi de 59 743€ et un évité de 109 684€, dont un signalement ayant abouti à une plainte pénale de 42 865€ et 60 911€ de préjudice évité.

Sur les contrôles menés en 2022, 60% des actions relèvent du niveau local, 20% du niveau national et 20% du niveau régional.
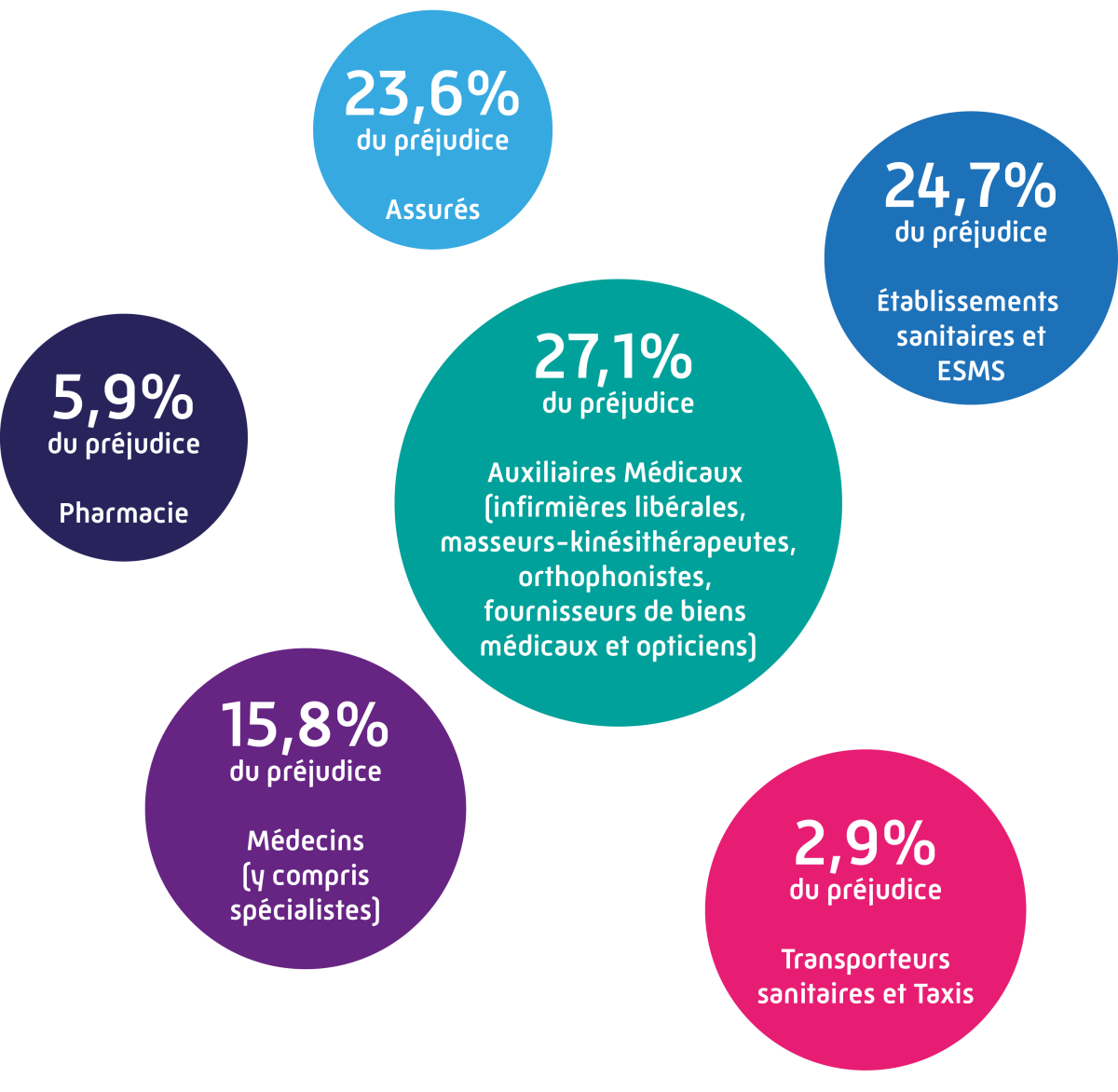
Les Etablissements sanitaires et médico-sociaux n’ont fait l’objet d’aucune suite contentieuse en 2022.
Pour les assurés, 33 suites contentieuses ont été mises en œuvre. Les faits reprochés ont portés sur :
- de la falsification (prescription médicale et arrêts de travail) ;
- des activités réalisées pendant un arrêt de travail ;
- de la dissimulation de vie maritale ;
- de la dissimulation de ressources dans le cas de dossier d’invalidité ou de complémentaire santé solidaire.
Ces suites contentieuses ont générés :
- 1 signalement article 40 ;
- 12 avertissements ;
- 4 commissions des pénalités ;
- 8 pénalités du Directeur ;
- 8 plaintes pénales.
Pour les Auxiliaires Médicaux, ce sont 9 suites contentieuses relatives :
- A des faits de faux et usage de faux ;
- A des facturations d’actes non réalisés ;
- Au non-respect de la NGAP ;
- A des actes non prescrits ;
- A des falsifications et des sur-cotations ;
- A des facturations pendant hospitalisation.
3 avertissements ont ainsi été prononcés, 3 commissions des pénalités ont eu lieu pour les auxiliaires concernés et 3 plaintes pénales déposées.
En ce qui concerne les pharmacies, la CPAM a mis en place 4 suites contentieuses, pour des faits reprochés relevant de l’escroquerie, de la surfacturation ainsi que de faux et usage de faux. 2 avertissements ont été donnés et 2 plaintes pénales déposées.
Pour les médecins (y compris les spécialistes) une seule suite contentieuse en 2022 pour escroquerie qui a fait l’objet d’une plainte pénale.
Enfin, pour les transporteurs sanitaires et les taxis, une seule suite contentieuse qui a fait l’objet d’un dépôt de plainte pénale.
Youtube est désactivé. Autorisez le dépôt de cookies pour accéder au contenu






